Краплі від пересихання очей.
Сухість очей (dry eye disease — DED) сьогодні — не рідкість. Її відчувають офісні працівники після довгого часу перед екраном, люди літнього віку, користувачі контактних лінз, пацієнти після офтальмологічних операцій та ті, хто живе в умовах сухого клімату або проводить багато часу в кондиціонованих приміщеннях. Своєчасне та раціональне застосування крапель для зволоження ока може не лише усунути дискомфорт, але й запобігти ускладненням — запаленню рогівки, ушкодженню епітелію і навіть загрозі втрати зору. При цьому ринок пропонує десятки препаратів — від простих сольових розчинів до сучасних гелів на основі гіалуронової кислоти, від рецептурних імуномодуляторів до ліпідних формул для відновлення зовнішнього шару сльози. Щоб не загубитися в цьому різноманітті, важливо розуміти принципи дії, показання, переваги й обмеження кожної групи засобів.

Коротко про фізіологію слізної плівки.
Сльозна плівка — це складна багатошарова структура, що покриває рогівку й кон’юнктиву. Умовно її можна розділити на три шари:
1. Ліпідний (зовнішній) — продукується мейбомієвими залозами повік; зменшує випаровування сльози.
2. Водяний (середній) — основна маса слізної рідини; містить воду, солі, білки та імунні фактори.
3. Муцинозний (внутрішній) — забезпечує зчеплення водного шару з епітелієм рогівки.
Порушення одного або кількох шарів проявляється симптомами: печіння, пісок в очах, нечіткість зору, швидка втома очей, почервоніння. Дедалі частіше підкреслюють, що сухість — це не тільки «мало сліз», а й «погана якість сліз», коли склад і співвідношення шарів порушені. За оцінками епідеміологічних досліджень, поширеність сухого ока дуже варіює (від декількох відсотків до понад 30–40% у деяких популяціях залежно від визначення), причому частіше страждають люди старші за 40 років і жінки.

Які бувають краплі від пересихання очей, їх класифікація й принципи дії.
Штучні сльози.
Це найпоширеніші засоби для полегшення симптомів. Вони відновлюють об’єм водного шару, зменшують тертя повік об рогівку та короткочасно покращують оптичну якість поверхні ока. Склад може включати:
- Полімери для кращого утримання вологи (карбоксиметилцелюлоза, гідрокропропілметилцелюлоза — HPMC).
- Гіалуронову (гіалуронову) кислоту — молекулу з високою здатністю утримувати воду і змащувати поверхню. Мета-аналіз показав, що краплі на основі гіалуронової кислоти поліпшують показники сльозопродукції і стабілізують розрив слізної плівки порівняно з простими розчинами.
Штучні сльози бувають у вигляді крапель, гелів і мазей (ночні — для тривалого захисту вночі).
Ліпідні або «поверхневі» формули.
Для пацієнтів із дисфункцією мейбомієвих залоз (MGD) важливий ліпідний компонент — він зменшує випаровування. Сучасні ліпідні штучні сльози створюють тонкий масляний шар, стабілізують поверхню і подовжують ефект зволоження.
Пресервативні та безконсервантні препарати.
Багато комерційних крапель містять консерванти для забезпечення стерильності флакону при багаторазовому використанні. Однак найпоширеніший і досліджений консервант — бензалконію хлорид (BAK) — може при частому застосуванні пошкоджувати поверхню рогівки й сприяти запаленню. Для людей, які користуються краплями регулярно (кілька разів на день), офтальмологи зазвичай рекомендують безконсервантні однодозові ампули або багатодозові форми з «м’якими» системами консервації. Ефекти й ризики контактного подразнення через BAK підтверджені численними дослідженнями.
Пероксидні системи для очищення лінз.
Хоча пероксидні розчини більше асоціюються з доглядом за контактними лінзами, важливо знати, що вони не призначені для безпосереднього закапування в око без нейтралізації: перекис водню ефективно дезінфікує, але може подразнювати рогівку у концентрованому вигляді.
Рецептурні засоби (імуномодулятори, противірусні, протизапальні).
При помірно-тяжкій або запальній формі DED офтальмолог може призначити рецептурні краплі:
- Циклоспорин (Restasis, Cequa та ін.) — імуномодулятор, що зменшує запалення і підвищує сльозопродукцію при хронічному сухому оці; клінічні дослідження демонструють загальну користь при довготривалому застосуванні.
- Ліфітеграст (Xiidra) — блокатор лейкоцитарної адгезії, що має протизапальний ефект і покращує симптоми у багатьох пацієнтів.
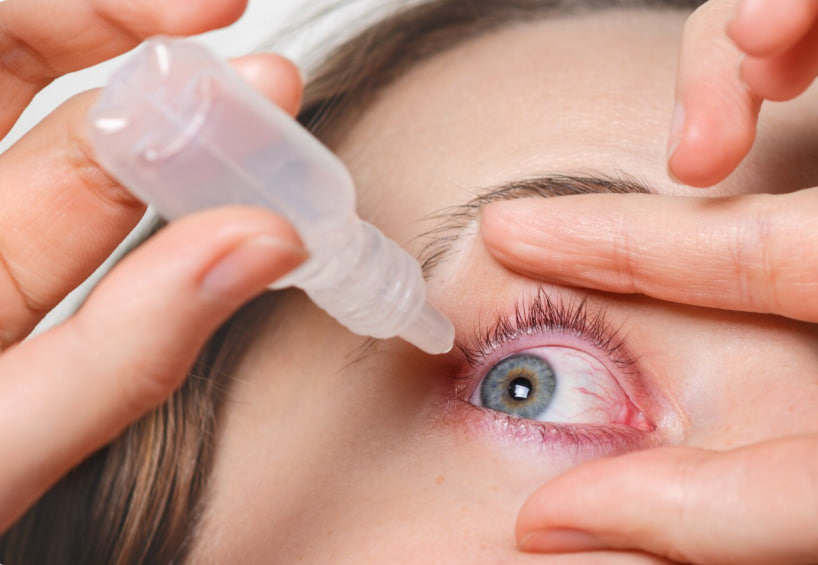
Як обирати краплі?
- Оцініть частоту симптомів. Якщо сухість епізодична (1–2 рази на тиждень) — підійдуть прості штучні сльози в багатодозовому флаконі. При щоденних симптомах — безконсервантні ампули або багатодозові із «м’яким» консервантним механізмом.
- Визначте тип сухості. Якщо переважає випаровування (відчуття «пісок», швидке висихання) — потрібні ліпідні формули; якщо «мало сліз» (ранкова нечіткість, стабільне почервоніння) — зволожуючі з гіалуроном.
- Розгляньте наявність контактних лінз. Для носіїв лінз існують спеціальні формули, сумісні з матеріалами лінз; інколи рекомендують знімати лінзи і закапувати засіб, потім почекати перед поверненням лінз.
- Врахуйте алергії і чутливість. При реакціях на консерванти — безконсервантні розчини.
- Консультація з офтальмологом. Якщо краплі застосовуються більш ніж 3–4 рази на день, симптоми прогресують або з’являється біль/погіршення зору — зверніться до спеціаліста.
Як правильно застосовувати краплі?
- Перед закапуванням вимийте руки з милом і витріть їх насухо.
- Якщо ви користуєтеся однодозовими ампулами, відкрийте їх тільки перед застосуванням; не зберігайте відкриті ампули.
- Тримайте флакон кінчиком вниз, нахиліть голову назад, відтягніть нижню повіку і капніть ліки в кон’юнктивальний мішок, не торкаючись кінчиком ока або війок.
- Після закапування закрийте око на 30–60 секунд, легко притиснувши внутрішній кутик ока пальцем — це допомагає зменшити системне всмоктування і краще розподілити препарат.
- Якщо потрібно закапати кілька препаратів, дотримуйтеся інтервалу — зазвичай 5–10 хвилин між засобами; якщо один із препаратів — оральний або стероїдний, спосіб вказує лікар.
- Не використовуйте один флакон кільком людям — ризик інфекції.
- Дотримуйтеся терміну придатності та умов зберігання (температура, захист від прямого сонця).

Коротко про активні інгредієнти.
- Гіалуронова кислота (HA) — високомолекулярний полімер, який утримує воду і утворює в'язку плівку; дослідження показують перевагу HA над простими солевими розчинами у покращенні симптомів і стабілізації TBUT (time to breakup).
- Карбоксиметилцелюлоза (CMC) і HPMC — полімери, що забезпечують зволоження і адгезію до поверхні рогівки.
- Ліпіди (фосфоліпіди, олії на мінеральній або натуральній основі) — відновлюють ліпідний шар і зменшують випаровування.
- Полімери зі змінною в’язкістю (наприклад, пов’язувальні технології) — дають короткостроковий гель-ефект без розмазування зору.
Відмінності засобів із консервантами та без.
Як уже згадано, консерванти в багатьох багатодозових флаконах запобігають бактеріальному росту. Але при частому використанні (декілька разів на день тривалий час) консерванти на кшталт BAK можуть:
- Пошкоджувати мітохондрії епітеліальних клітин рогівки;
- Підсилювати симптоми сухоти і сприяти хронізації запалення;
- Погіршувати результат після офтальмохірургічних втручань.
Через це для пацієнтів із хронічним сухим оком та тих, хто закачує краплі часто, клінічна практика схиляється до безконсервантних розчинів (single-dose vials) або багатодозових флаконів із безпечними системами зберігання. Перехід на безконсервантну терапію у деяких дослідженнях давав швидке помітне поліпшення стану поверхні ока.
Рецептурні краплі.
Якщо стандартні зволожуючі засоби не дають стабільного покращення або коли є ознаки запалення поверхні ока (стійка гіперемія, епітеліальні дефекти, значна знижена сльозопродукція), лікар може призначити:
- Імуномодулюючі засоби (циклоcпорин, такролімус) — покращують продукцію сльози і знижують запалення. Клінічні дослідження показують їхню ефективність у багатьох випадках хронічного DED.
- Ліфітеграст (lifitegrast) — показаний при симптоматичній сухості з явною запальною складовою; у дослідженнях дав відносно швидкий виявлений ефект у суб’єктів з DED.
- Короткі курси стероїдів у вигляді крапель — використовуються для контролю загострень, але тільки під контролем лікаря через ризик підйому внутрішньоочного тиску та катаракти при тривалому застосуванні.
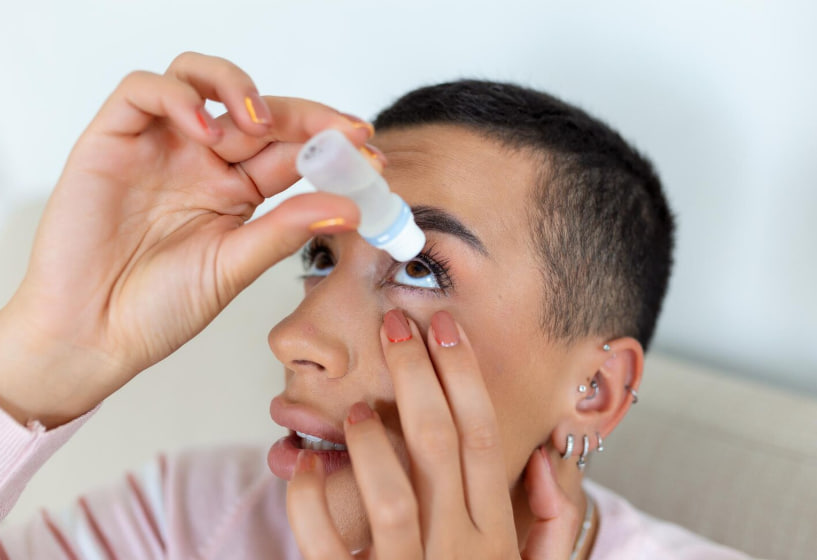
Часті помилки користувачів — ситуації, яких слід уникати.
1. Довге та безконтрольне використання одного і того ж флакону — ризик контамінації.
2. Закапування «торопливо» та торкання кінчиком флакона вій, рогівки або пальців — підвищує інфекційний ризик.
3. Використання зниклого або простроченого розчину.
4. Закапування одразу кількох типів засобів без інтервалу.
5. Замінювання рецептурних препаратів «аналогами» без консультації.
6. Контакт з водою: не мийте лінзи і не носіть лінзи під час купання — водопровідна вода містить амеби й інші мікроорганізми, що можуть викликати важкі інфекції кератиту.
Догляд за флаконом, ампулами і аксесуарами.
- Зберігайте флакон у чистому, сухому місці при рекомендованій температурі.
- Не зберігайте ампули відкритими; використовуйте ампулу одноразово.
- Регулярно міняйте контейнер для контактних лінз і очищайте його лише рекомендованими розчинами, ніколи — водою з-під крана.
- Якщо при відкритті флакону ви відчуваєте дивний запах або бачите осад, не використовуйте препарат — поверніть у аптеку або лікаря.
Особливі групи користувачів.
- Діти. Схему та вибір розчину визначає лікар; у педіатрії частіше застосовують безпечні, м’які формули.
- Вагітність і лактація. Деякі рецептурні засоби протипоказані; перед застосуванням — консультація з офтальмологом і акушером.
- Користувачі контактних лінз. Використовуйте лише засоби, позначені як сумісні з вашим типом лінз; при сильних симптомах рекомендується тимчасово перейти на окуляри і проконсультуватись.
- Після операцій (LASIK, катаракта). Рекомендуються безконсервантні засоби; іноді лікар призначає комбіновану терапію із зволоженням і протизапальними краплями.
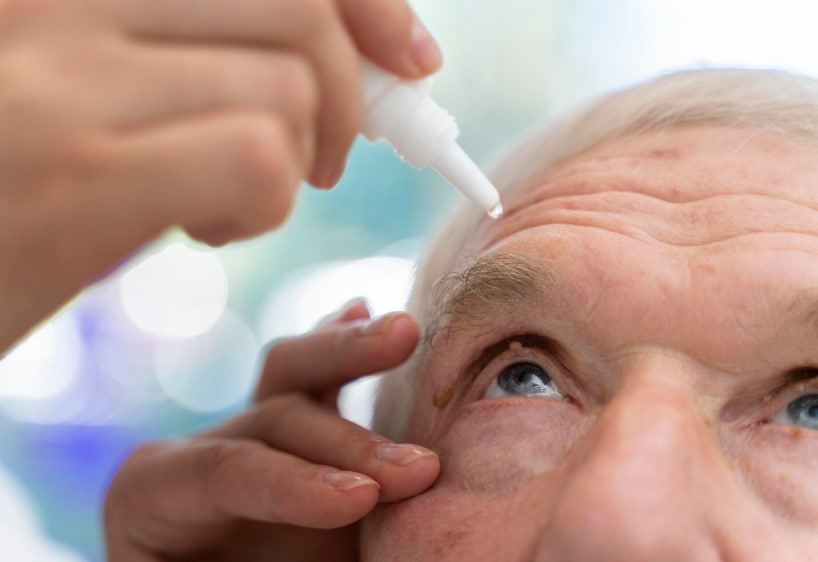
Ситуації коли треба терміново звертатися до лікаря.
- Раптове сильне болісне відчуття в оці;
- Різке погіршення зору;
- Інтенсивне почервоніння чи гнійні виділення;
- Підозра на інфекційний кератит (особливо при носінні контактних лінз).
У цих випадках самолікування за допомогою безрецептурних крапель може бути небезпечним — потрібна професійна діагностика та лікування.
Роль комплексного підходу, краплі — лише частина терапії.
Зволожуючі краплі значно покращують самопочуття, але якщо причина сухості не усувається, симптоми повертаються. Важливо комплексно підходити до проблеми:
- Підвищення гідратації організму;
- Корекція режиму роботи за екраном (правило 20-20-20 — кожні 20 хвилин дивитися на 20 футів/6 метрів 20 секунд);
- Увлажнення повітря в приміщенні;
- Теплі компреси й масаж повік при дисфункції мейбомієвих залоз;
- Використання омега-3 жирних кислот (за рекомендацією лікаря) — інколи допомагає поліпшити склад ліпідного шару сльози;
- Розгляд процедур в офтальмологічних клініках: виражений МGD інколи вимагає апаратних втручань (вакуумна терапія, тепловий масаж, механічне очищення).
Практичні рекомендації.
- Почніть з простого. Якщо симптоми легкі — почніть із безпечних штучних сліз (безконсервантні за можливості) і оцініть результат.
- Часті користувачі — обирайте безконсервантні форми. При систематичному використанні консерванти можуть шкодити.
- При відсутності ефекту зверніться до офтальмолога. Рецептурні засоби (циклоспорини, ліфітеграст) показані при запальній формі і підтверджені клінічними дослідженнями.
- Пам’ятайте про профілактику. Гігієна лінз, захист очей від вітру і пилу, регулярні перерви під час роботи за комп’ютером.
- Обґрунтований вибір. Обирайте краплі, враховуючи природу проблеми: ліпідні — при MGD, гіалуронові — при потребі в тривалому зволоженні; не ігноруйте інструкцію з використання.
Сухість очей — складна й багатофакторна проблема, яка може значно впливати на якість життя. Краплі для зволоження — потужний інструмент полегшення симптомів, але лише при правильному виборі, техніці застосування та у рамках комплексної стратегії лікування й профілактики.






